申鹰医生的科普号
- 精选 心脏超声到底有什么
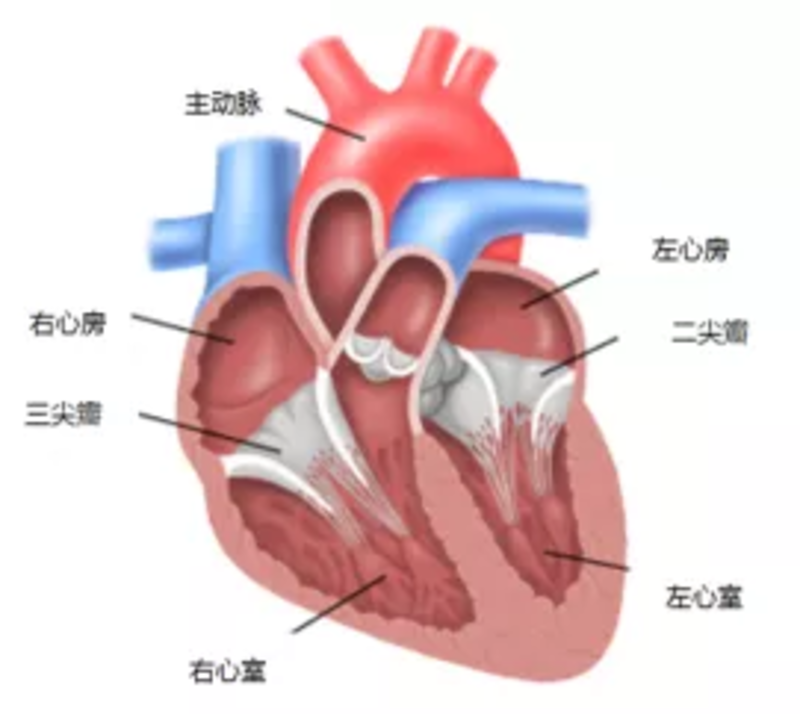
韩雅蕾著 王蕾校 航天中心医院心脏医学部 您在心内科就诊时有没有被要求做心脏超声检查(也叫超声心图)?您是不是心存疑问——超声心动图究竟是有什么用?检查前需要做什么准备?会不会有什么危害? 为了让大家更好的了解这项对心脏内、外科医生非常重要的辅助检查项目,我将试着从下面几点进行解释。 01 什么是超声心动图? 超声心动图是一种影像学检查,利用“换能器”(也称“探头”)向心脏内发送声波,以图像的形式显示跳动状态下心腔大小、心脏泵血状态和心瓣膜功能状态(图1,2)。 图1 正常心脏结构 超声心动图的检查方式主要有两种: 1、医生可将换能器放在胸壁上,这叫做“经胸(壁)超声心动图”。 2、医生可将一根末端带有“换能器”(也可叫做超声探头)的导管沿咽部向下推入食管,这叫做“经食管超声心动图”。 02 医生为什么要安排超声心动图检查? 其目的可能是: 1、查找心脏或心脏周围血管的问题; 2、评估已知的心脏问题或疾病; 3、尝试找出呼吸急促、腿部肿胀或心跳不规律等症状的原因; 4、在心肌梗死或心脏手术后检查心脏; 5、评估心脏药物的疗效。 03 超声心动图检查前需要做哪些准备? 这取决于超声心动图的检查方式。 1、进行经胸超声心动图检查时,您无需做任何特殊准备; 2、进行经食管超声心动图检查时,通常要求操作前8小时不要饮食。如果您在规律服用抗凝药物,如华法林、达比加群、利伐沙班等,需要在检查前评价凝血功能,并需根据医嘱调整药物剂量或停用抗凝药物; 04 如何实施超声心动图检查? 1、进行经胸超声心动图检查时: 您需要仰卧或左侧卧。医护人员或技师会在您的胸部涂少量凝胶,然后把超声探头压在胸部并四处移动探头,还可能要求您在检查期间屏住呼吸或改变体位。计算机屏幕上会显示心脏的图像(图 3)。 图3 经胸壁超声心动图常用体位(左侧卧位) 2、经食管超声心动图检查需要给予口腔喷雾剂或含漱液让喉部麻木,然后将一根末端带超声探头的细导管沿咽部向下推入食管,再把超声探头压在食管壁上,从而显示出心脏的图像。 当然,上述超声手段并不是单一存在,它们是相互融合的,取长补短能更好地做好评估。比如在进行经食道超声心动检查前,可能先需要完善经胸壁超声心动图,便于对心脏结构和功能有一个大体的评估和了解。 05 超声心动图有何危害? 取决于超声心动图检查的类型。 超声心动图类型 不良影响 经胸超声心动图 无 经食道超声心动图 1、咽痛或咽部损伤; 2、局部麻醉药物造成吞咽障碍,检查后2小时内禁食、禁水;也可能坐起后头晕无力,非住院患者检查后需由其他人开车送您回家。 韩雅蕾:副主任医师,医学博士,航天中心医院内科教研室副主任,毕业于首都医科大学附属北京安贞医院。现就职于航天中心医院(北京大学航天临床医学院)心脏医学部。博士期间对高血压的发病机理有深入研究,曾在国际SCI刊物发表过多篇文章。并且参与完成了许多国家级重要课题及课题的申请工作。现任:海峡两岸医药卫生交流协会老年专委会青年委员会委员,国家老年疾病临床医学研究中心——中国老年心血管病防治联盟委员会委员。擅长:心脏危重症(急性心力衰竭、急性心肌梗死、急性主动脉综合征、恶性心律失常等)临床诊治以及高血压的诊疗、继发性高血压筛查、诊治工作。
 申鹰 副主任医师 航天中心医院 心脏医学部1521人已读
申鹰 副主任医师 航天中心医院 心脏医学部1521人已读 - 精选 心房颤动综合管理的ABC途径,您了解吗?
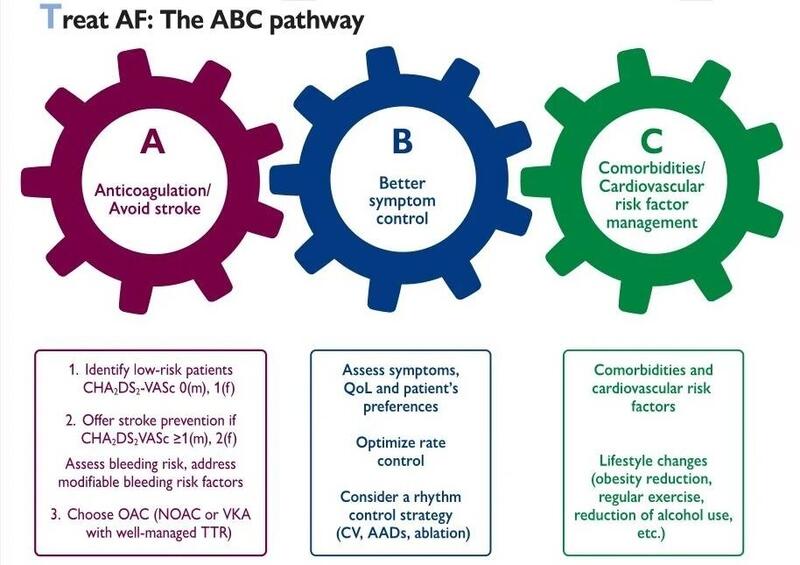
陈皓楠 张丽丽校 航天中心医院心脏医学部 心房颤动(简称“房颤”)是成年人最常见的持续性心律失常,给全球患者、医生、医疗体系带来了沉重的负担。我国已逐步进入老龄化社会,预计未来房颤患者将大幅增长,因此房颤患者应当对疾病有更全面的认识,与临床医生携手提升房颤管理的质量。2020年8月29日欧洲心脏病学会(ESC)发表了最新版《2020 ESC心房颤动诊断和管理指南》(以下简称“新指南”)。相较《2016 ESC心房颤动管理指南》,新指南的亮点之一是提出了更简洁的房颤管理理念,即ABC途径。其中“A”指抗凝/预防卒中,“B”指更好的症状控制,“C”指心血管危险因素和共存疾病的管理。利用对应英文首字母缩写来方便记忆,增强了指南的接受度与普及潜力。本文将对新指南中的ABC途径进行梳理,帮助大家更有效的建立房颤管理体系。 01AF抗凝治疗及血栓栓塞事件的预防 过去我国房颤患者的抗凝治疗率低,尽管近几年抗凝的重要性被越来越多的临床医生及患者接受,但总体抗凝治疗率与发达国家相比还有很大差距。在抗凝治疗前的风险评估方面,新指南特别强调需定期动态评估患者卒中及出血风险。对初始低卒中风险的房颤患者,需在初次评估后4-6个月重新评估卒中风险,对不再处于卒中低风险的患者需积极启动口服抗凝药物,仔细评估潜在可干预的增加出血风险的因素,通过积极干预减少出血风险。此外,新指南强调不应以房颤的临床分型(如持续或阵发性房颤)作为制定抗凝决策的依据。药物选择上,今年的新指南强调优先推荐新型口服抗凝药(Novel Oral Anticoagulants, NOACs,目前临床上常见的新型口服抗凝药物有达比加群和利伐沙班)。对于服用华法林抗凝的患者,若INR在治疗范围(INR 2-3)内时间与总服药时间之比<70%,推荐改用NOAC。另外新指南强调房颤患者如果行导管消融,围术期不建议停用抗凝药物以减少围术期栓塞风险。对房颤合并冠心病,包括PCI术后和ACS急性冠脉综合征的患者,新指南更清楚地界定了双联抗栓和三联抗栓的时限。对于支架内血栓风险较低或出血风险高的患者建议三联抗栓1周,对于支架内血栓高危患者三联抗栓不超过1个月,总体上缩短了抗凝药物和双联抗血小板药物联合应用时间。 2 AF房颤的症状控制在症状控制方面,新指南对导管消融的推荐级别有所提升,强调导管消融前需要系统评估患者是否有复发相关的危险因素,如年龄、房颤负荷、左房大小等。消融策略上环肺静脉隔离被视为首要方法。在抗心律失常药物方面,新指南强调鉴于胺碘酮对心脏及全身的副作用,推荐在选用胺碘酮之前首先考虑其他新型抗心律失常药物(如索他洛尔、决奈达隆)。同时新指南建议对于左室功能正常或患有缺血性心脏病的患者中,在密切监测心电图QT间期、血钾水平、肌酐清除率的前提下,可考虑长期使用索他洛尔控制节律。 3房颤患者生活方式干预对房颤患者心血管危险因素的早期识别与积极干预可以降低节律控制后房颤的复发率及卒中风险,改善患者远期临床结局。新指南强调要综合管理合并存在的动脉粥样硬化性心血管疾病、高血压、肥胖以及不健康的生活方式(吸烟、饮酒)等。建议在高血压、阻塞性睡眠呼吸暂停综合征的人群中进行房颤机会性筛查。同时推荐通过体育锻炼、戒酒等生活方式的改良以减少房颤的复发。
 申鹰 副主任医师 航天中心医院 心脏医学部5147人已读
申鹰 副主任医师 航天中心医院 心脏医学部5147人已读 - 精选 【航天心科普】血压,你可能还有很多不了解的知识
张达著 张丽丽校 航天中心医院心脏医学部 在每天心血管病诊疗的工作中,我都要为大量的患者测量血压,作为患者的基本生命体征参数之一来评估病情。很多患有高血压病的患者,平时在家中也有规律自行测量血压的习惯,对于如何测量血压,很多患者认为自己是“久病成医”,已经具备了“专业”知识,事实真的如此吗?今天我们就来一起聊聊对你也许即熟悉又陌生的“血压”及测量血压的相关知识。 01 血压是怎么形成的? 我们的心脏和分布于全身的血管组成了一个“闭合”的循环系统,血液在血管内流动的过程中对血管内壁产生的压力形成了血压(blood pressure,BP)。由于血管系统分为动脉、毛细血管和静脉,所以,也就有动脉血压、毛细血管压和静脉血压之分。我们通常所说的“血压”是指动脉血压。 我们的每一次心跳在医学术语中被称作一次“心动周期”。每个心动周期包含心脏收缩和舒张各一次。当心脏收缩时,血液从心室流入动脉,此时血液对动脉管壁产生的压力最高,称为收缩压(systolic blood pressure,SBP )。心室舒张时,动脉血管弹性回缩,依靠大动脉(主动脉)的弹性回缩,使血液继续流向全身各系统,这时的压力较低,称为舒张压(diastolic blood pressure,DBP)。 收缩压和舒张压之间的差值称为脉压,正常范围是30~50mmHg。脉压大于60mmHg称之为脉压过大,小于20mmHg称之为脉压过小。脉压增大提示血管硬化,弹性下降。 02 血压计有哪些种类,该怎么选择? 常见的血压计类型有:水银血压计(传统血压计)和电子血压计(臂式血压计、腕式血压计)。一般我们在家自行检测血压时可选择电子血压计,电子血压计相对传统水银血压计操作简单方便。对于患有糖尿病、高血脂、高血压等基础病的中老年人,由于可能存在血管病变,末梢循环差,若使用电子腕式血压计,测量结果与实际血压可能存在较大误差,故推荐使用臂式电子血压计。03 03 如何正确测量血压? 测量血压(以臂式电子血压计为例):a. 在测量血压之前,建议先平卧或坐位安静休息15~20分钟。如果刚进行完运动或刚进食完,建议休息30分钟以上才可测量。b. 平卧位或靠椅背坐好,身体放松,手掌朝上,暴露上臂至上臂中部,使血压计放置与心脏同一水平面,包上袖带,打开血压计,保持安静,自动开始测量。c. 记录测量的数值,记录采用分数式,即收缩压/舒张压mmHg。 测量血压过程中需要注意的细节包括: a. 不建议上臂穿着较厚的衣物测量血压,这会造成测量的血压高于真实血压,造成假性血压增高;也不建议将较紧的衣物卷起至上臂中部以上,因为这样相当于在测量血压前人为给与了血管一定额外的压力,造成测量的血压低于真实血压。 b. 在绑定袖带的时候要注意以能插入两指为松紧度适宜,绑定袖带过劲或过松,均会造成测量的血压与实际血压存在误差。 c. 对于臂围纤细的人群如异常消瘦患者或儿童等测量血压时,要使用特殊尺寸的袖带,否则亦无法测得真实血压。 04 测量左侧或右侧上臂的血压一样吗? 事实上,大量的临床研究已经得出了肯定的结论:成人的左右上臂血压是不同的。研究表明女性左右上肢舒张压的差值比男性更明显,这可能与女性动脉壁的弹性可能好于男性,以及女性上肢从事灵巧性工作的机会多于男性,导致左右两侧肢体远端阻力的差异更大有关;60岁以上的人群中左右两侧血压的差值明显大于青年人和中年人,这可能与老年人动脉硬化,血管弹性下降,收缩压升高有关。有科学家从解剖关系角度解释认为用于监测血压的肱动脉在右上臂相比左上臂先从主动脉弓分出,且人体在右利手的影响下,右侧上臂肌肉量往往多于左侧,所以容易导致右侧上臂测量的血压高于左侧。05 左侧和右侧上臂血压差异常增大是什么问题? 一般对于左右两侧上臂测量血压,无论是收缩压还是舒张压的差值均不超过10mmHg,极少数不超过20mmHg。当我们测量发现左右两侧上臂血压差异常增大时,可能是某些疾病的特征性表现,要引起我们的重视。 当发现左右上臂血压测量差值异常增大时,首先建议再反复测量几次血压,且测量时建议使用传统水银柱血压计坐位条件下测量,检查测量时是否保持血压计与心脏处在同一水平面,两侧袖带松紧度是否一致,排除由于血压计不准确及测量不规范造成的误差。在反复核实无误,但两臂血压差仍明显增大的情况下,要及时到医院就诊完善检查,除外上肢血管病变,如动脉瘤、多发性大动脉炎,无名动脉或锁骨下动脉受压、先天性动脉畸形等。如合并胸痛的高血压患者出现上述表现要警惕严重且死亡率较高的疾病主动脉夹层;对于高龄老人要警惕严重的动脉硬化,由于一侧上肢的动脉血管严重的动脉硬化造成管腔狭窄,容易使病变侧的血压降低,两侧压差增大;再有就是如果患有房颤的患者合并血栓形成的高风险,要警惕动脉栓塞,由于血栓形成后脱落造成一侧上肢动脉的栓塞,也可以使栓塞一侧的血压降低,两侧压差增大。 总结,血压是指血液在血管内流动的过程中对血管内壁产生的压力,我们通常所说的“血压”是指动脉血压。选择合适的血压计,以及正确的操作流程是得到真实血压水平的基本条件。由于左右上臂血压存在一定的生理性差值,建议以右侧上臂测量的血压值为准,记录采用分数式,即收缩压/舒张压mmHg。当左右两侧上臂测量的血压差值异常增大时,多提示我们可能存在相关疾病,要及时就诊于心血管内科门诊进行检查,避免延误病情。 参考文献: 1. Toshiya Arakawa. Recent research and developing trends of wearable sensors for detecting blood pressure. Sensors (Basel). 2018, 18(9): 2772. 2. 陈志来, 郑延松, 刘敏燕, 等. 成人四肢血压左右侧差异的比较. 中华健康管理学杂志. 2012, 06(4): 259-263.
 申鹰 副主任医师 航天中心医院 心脏医学部915人已读
申鹰 副主任医师 航天中心医院 心脏医学部915人已读 - 精选 【航天心科普】发现“心肌缺血”除了冠脉造影及CTA,还有什么?
杨冬梅著 王蕾校 航天中心医院心脏医学部 心肌缺血是指心脏的血液灌注减少,导致心脏的供血供氧减少,导致心肌代谢异常,不能支持心脏正常工作的一种病理状态。正常情况下,机体可通过自身调节,促使血液供需相对恒定,保证心脏正常工作。当某种原因导致心肌血液供需失衡,就构成了真正意义上的心肌缺血。而冠心病是引起心肌缺血最主要、最常见的病因。随着人民生活水平的提高,目前心肌缺血在我国的患病率呈逐年上升的趋势,已成为中老年人的常见病和多发病。 可引起心肌缺血的原因很多,比如血压下降、主动脉供血减少、冠状动脉阻塞,可直接导致心脏供血减少;瓣膜性心脏病、心肌病变也会使心脏供血减少。其中最常见的原因是冠状动脉粥样硬化,其次还有炎症(风湿性、梅毒性、川崎病和血管闭塞性脉管炎等)、痉挛、栓塞、结缔组织疾病、创伤和先天性畸形等多种。 冠状动脉造影(简称冠脉造影)及冠状动脉CTA检查可直接观察到冠状动脉主干及其分支的阻塞情况,是显示冠状动脉粥样硬化性病变最有价值的检测手段。但由于该检查需注射对比剂,有潜在的过敏等风险,给许多想明确冠心病诊断的患者带来困扰。本文将介绍一种心电图负荷试验检查。这种通过运动增加心脏负荷而诱发心肌缺血,从而出现缺血性心电图改变的试验方法,叫心电图运动试验,目前采用最多的是平板运动试验。其优点是运动中便可观察心电图的变化,运动量可按预计运动目标逐步增加,可评价是否出现心肌缺血。 哪些人适合做平板运动试验?? 怀疑心肌缺血或者需评估心脏病预后情况者,可行平板运动试验。 稳定性心绞痛 急性胸痛,但排除了急性冠脉综合征和心肌梗死 既往冠状动脉血运重建 轻中度瓣膜性心脏病 代偿期心力衰竭 非心脏手术术前心脏评估 哪些人不适合做平板运动试验? 虽然运动试验对于大多数患者通常很安全,但也会给患者带来潜在风险或不适,严重并发症(即,急性心肌梗死、心脏性猝死)的发生率较低。因此,所有患者在试验之前,都必须行利弊分析。 急性心肌梗死(3月内) 不稳定型心绞痛 未控制的心律失常伴血流动力学异常 有症状的重度瓣膜狭窄 失代偿性心力衰竭 活动性心内膜炎 急性心肌炎或心包炎 急性主动脉夹层 急性肺栓塞、肺梗死或深静脉血栓形成 严重肺部疾病及肺功能异常 身体残疾、跛行、关节炎 静息时有明显心电图改变
 申鹰 副主任医师 航天中心医院 心脏医学部864人已读
申鹰 副主任医师 航天中心医院 心脏医学部864人已读 - 精选 航天心科普】狼狈为奸,2型糖尿病遭遇心力衰竭时!
韩雅蕾著 王蕾校 航天中心医院心脏医学部 2型糖尿病是一种由生活方式或遗传因素导致的世界范围内的公共卫生疾病,约占糖尿病患病人群90%以上。它也是诱发心力衰竭的关键因素。心力衰竭是众多心脏疾病的终末状态。这两种情况日益加重的负担及其对个人健康和社会的影响应引起医疗专业人员和患者的强烈关注。 01、2型糖尿病和心力衰竭同时存在竟然1+1>2? 研究发现,2型糖尿病患者心力衰竭(HF) 发生率比非 2型糖尿病(DM)男性高4倍,女性高8倍。另有研究结果显示,糖尿病患者中心力衰竭的发病率比心肌梗死还要高(14.9% VS 10%),甚至是脑卒中(脑梗死)发病率(7.6%)的2倍左右。糖尿病可进一步恶化心衰的预后,显著增加心衰患者的住院率及死亡率。二者并存,预后极差,也就是说发生因心脑血管病住院或死亡的风险极高。 02、2型糖尿病患者为什么更容易发生心力衰竭? 糖尿病不仅与高血压有相同的致病因素——肥胖以及胰岛血糖素、胰岛素生长因子分泌异常等,而且是动脉粥样硬化斑块形成独立的危险因素。所以,糖尿病患者较非糖尿病患者更容易发生冠状动脉粥样硬化性心脏病(简称 冠心病),因此有学者称其为冠心病的“等危症”,即同等危险的疾病。而高血压、冠心病是心力衰竭最常见的病因。另外除上述原因外,糖尿病还可能通过以下因素增加心力衰竭发生的风险: 血糖代谢异常导致心肌细胞自身能量利用障碍,发生糖尿病性心肌病; 糖尿病更易出现微血管病变,导致心脏及发生微循环障碍; 糖尿病性自主神经病变,出现心脏神经原性调节障碍; 出现心肌生物电活动障碍,发生心律失常或猝死。 03、2型糖尿病患者合并心力衰竭时应该怎么办? 一、积极控制血糖及糖化血红蛋白。 严格血糖控制可抑制糖基化终产物(AGEs)的生成,对防治糖尿病性心肌损害和微血管病变极为重要。但许多大型临床研究显示,即使经过强化的血糖治疗,心力衰竭也没有显示出改善,而最佳的血糖控制或许对患者是有益的。什么样的血糖水平是最佳呢?先行治疗原则强调个体化的血糖治疗方案和血糖目标。一些研究表明,糖化血红蛋白值超过8%、9%和10%可能会潜在增加心力衰竭恶化的风险。因此,糖化血红蛋白成为有效的监测目标。一般说来,所有糖尿病管理指南都建议将糖化血红蛋白严格控制在接近正常的血糖水平。然而,实际工作中,还要考虑患者自身特点,如年龄、糖尿病病程和并发症(包括低血糖和合并症)的风险,便于在选择治疗药物时避免不良反应。 二、药物治疗方面优先选择对心血管保护有充分证据的药物。 二甲双胍作为经典的降糖药物,在心血管保护方面也证据充分,且安全性及一般耐受性良好。因此血糖治疗一般应从二甲双胍开始,除非有肾损害或其他禁忌症的证据。估计肾小球滤过率(EGFR)
 申鹰 副主任医师 航天中心医院 心脏医学部1377人已读
申鹰 副主任医师 航天中心医院 心脏医学部1377人已读 - 精选 我们为什么会晕倒?关于晕厥这个事儿
王鹏飞著王蕾校 航天中心医院心脏 随着通讯的繁荣,越来越多的生活现象在网上反映出来。比如你可能在刷手机时经常看到过这样的新闻:“女子地铁内突发晕厥 警民合力救助,一系列遭遇暖心了”、“男孩晕厥 交警紧急护送就医”、“妇女因悲伤过度晕厥在车厢过道 列车上医护紧急施救”。你可能看到过有人在你面前突然摔倒,甚至可能自己还亲身经历过那种“晕乎乎”的感觉。那么这种晕的背后到底是怎么回事儿呢? 晕倒在医学专业称呼上其实叫“晕厥”它有着明确的定义,根据我国最新《晕厥诊断与治疗中国专家共识》晕厥是指一过性全脑血液低灌注导致的短暂意识丧失,特点为发生迅速、一过性、自限性并能够完全恢复。解释一下就是晕厥是短时间内快速出现的意识丧失,并且这种意识丧失能自行好转,而引起这种情况出现的原因是因为给脑供给的血液少了。 那么有哪些原因可能出现给脑供血减少的情况呢?或者说引起晕厥的原因主要有哪些呢?常见的有三大类。 一、神经的事儿。官称“血管迷走性晕厥”是最常见的晕厥原因,你能听说过XX人献血的时候晕倒了,指的就是这种晕厥。 二、直立位低血压晕厥。这种晕厥呢在生活中也比较常见,由于人是直立行走的生物,血液在血管中流动有个压差,当人体由平躺着、或蹲坐或半卧转变体位为直立的时候,血液由于重力的原因大量分布在下半身导致脑部供血减少而发生晕厥。 三、心源性晕厥。心脏是支持全身血液流动的泵,大家都知道当小区的水泵不工作的时候,家里的自来水管往往就断流了,一样的道理,当心脏不能有效足量地给泵血时给脑部的血液供应也就少了,大河没水小河干啊。 晕厥有哪些危害呢?面对晕厥我们该怎么做呢? 通过上文我们知道晕厥是一过性的意识丧失,身体能很快恢复过来。有些人认为既然自己能好那是不是就不用担心了?当然不是了。你都没意识了吓不吓人啊?晕厥患者当没意识的那短暂的一下可能是最危险的,因为没意识以后人会摔倒,可能会骨折,可能会摔伤,可能会磕在墙角,可能会晕倒在茅坑。轻点的挂蹭点儿皮,严重的是可以影响生命危险的。尤其是遇到心源性晕厥的时候,那可能不仅仅是晕厥,可能还会是恶性心律失常的。 那该怎么办呢?上文说道晕厥的原因是因为脑血液灌注不足,对应的呢有三种办法来预防晕厥。1是当你感到晕的时候不妨蹲下来或躺下来,让血液重新分布流向大脑,2是让胳膊和大腿用力做肢体加压动作,促使肌肉挤压血管让血管里的血液更多地流向心、重要器官3是多饮水保持足量。 最后请谨记:如果没有摔倒只是偶尔晕一下可能无妨大碍,但是如果晕厥经常发生还是建议去医院请专业医师评估一下,北京大学航天中心医院(721医院)是中国晕厥中心建设单位,在这里晕厥患者可以找到专业的医疗队伍,接受一流的诊治服务。我们服务永恒追求卓越。
申鹰 副主任医师 航天中心医院 心脏医学部1101人已读 - 精选 【航天心科普】心·营养系列之--关于肠内营养,你了解的有多少?
张梅静著 高炬校 航天中心医院心脏医学部 心血管疾病谱中不乏危重症患者,合并多脏器功能衰竭的患者多半因炎症或应激等多种因素影响,机体处于高分解代谢状态,因此合理有效的营养支持治疗是危重症患者的治疗过程中的一个重要环节。临床上,营养支持治疗的途径一般分为两种:肠外营养(通过外周或中心静脉途径)和肠内营养。肠内营养(enteral nutrition,EN)是指通过胃肠道提供营养物质的一种营养支持治疗方式,包括口服营养补充和管饲肠内营养。 肠内营养制剂的选择往往取决于患者对营养的需求、液体入量的要求、肠道功能状况。那么,面对市场上眼花缭乱的肠内营养制剂我们到底如何选择?又该注意哪些问题呢?且听我们一一道来。 目前常用的肠内营养乳剂主要根据氮源不同分为三类:整蛋白型(Total protein,TP)、短肽型(Short peptide,SP)和氨基酸型(Amino acid,AA)。整蛋白型提供的营养元素较全面,大多由完整的营养素组成,易于耐受;需要肠道消化后才能吸收,且口感较好,可口服,亦可管饲;适用于消化吸收功能基本正常的患者,常见的如肠内营养乳剂(TP)、肠内营养粉剂(TP)和肠内营养混悬液(TPF)等。短肽型和氨基酸型制剂是以单体物质形式存在,为氨基酸、短肽、葡萄糖、脂肪、矿物质和维生素单体物质的混合物,其能为人体提供必须的热能及营养素,一般无需消化可直接吸收、但口感不佳;适用于消化、吸收功能有损害或有障碍的患者,如肠内营养粉(AA)、肠内营养混悬液(SP)和肠内营养粉(SP)。 哪些心血管疾病患者需要肠内营养支持治疗? 专家共识指出:临床上因疾病导致不能或不愿经口进食的患者,且保留一定的胃肠功能,可考虑肠内营养支持治疗。心血管疾病患者中有肠内营养治疗的适应症:营养不良或营养风险筛查(NRS2002)评分≥3分;不能经口摄食、摄入不足或存在经口禁忌;合并胃肠疾病:短肽综合征、肠瘘、炎性肠病、胰腺炎或胰腺癌;心脏恶病质时:若患者经口摄入热量<1000cal/d则予肠内营养支持。2020年中国老年患者肠内肠外营养指南指出,一项纳入17个关于心衰患者营养咨询干预的随机对照研究的荟萃分析显示,尽管在营养素组分、食品质量等方面存在差异,但是营养咨询干预对于改善老年心衰患者的预后是有效的,营养支持治疗首选肠内营养,如伴有严重胃肠道功能障碍,可以选择肠外营养;此类患者应避免液体过量,高能量密度肠内营养配方有助于液体管理(证据B,强推荐,92%)。 关注肠内营养的不良反应:早期肠内营养时,应该遵循循序渐进的原则,最初给予总需要量的25%,3~5 d后达到目标量,同时密切监测水电解质变化;经鼻胃管肠内营养应定期监测胃残余量;如果胃残余量较大(>250 ml),应考虑调整肠内营养方式,如改变置管位置、降低喂养频率、换用喂养途径或停用肠内营养;严禁静脉注射肠内营养制剂,使用时不能稀释,避免影响营养元素的稳定性;如出现腹泻、腹胀、便秘等胃肠并发症,应及时调整营养方案。 因此,合理有效的营养支持能够改善患者的病情进展,缩短住院时间,最终对患者的康复起到促进作用。 参考文献: 1、Taylor BE,McClave SA,Martindale RG,et al.Guidelines for the Provision and Assessment of Nutrition Support Therapy in the Adult Critically Ill Patient: Society of Critical Care Medicine ( SCCM)and American Society for Parenteral and Enteral Nutrition (ASPEN)[J].Critic Care Med.2016;44(2):390-438. 2、中华医学会肠外肠内营养分会老年营养支持小组.中国老年患者肠外肠内营养应用指南(2020)[J].中华老年医学杂志,2020,39(2):119-132.
申鹰 副主任医师 航天中心医院 心脏医学部1485人已读 - 精选 【航天心科普】进食鸡蛋与心血管疾病发病有关吗?
张达著 张丽丽校 航天中心医院心脏医学部 在过去20年中,流行病学调查显示,无论是发达国家还是发展中国家,心血管疾病(Cardio Vascular Disease, CVD)均成为了主要的死亡原因。随着我国经济发展水平的增高,目前心血管疾病亦已成为我国国民最主要的死亡原因之一。因此如何预防心血管疾病及制定合理的预防策略一直是医学领域关注的重点,亦是心血管疾病研究的主要挑战之一。目前观点认为心血管疾病与体内胆固醇代谢及水平相关,但尽管进行了数十年的研究,饮食中胆固醇的摄入量与心血管疾病和死亡率之间的关系仍存在争议。我们的饮食中胆固醇,饱和脂肪和动物蛋白通常是共存的。鸡蛋,特别是蛋黄是饮食中胆固醇的主要来源。一个大鸡蛋(约50克)含有约186毫克的胆固醇。在生活中,很多关注饮食健康的人群经常会有这样的疑问:蛋黄中含有丰富的胆固醇,那么吃鸡蛋会引发心血管疾病(如冠心病)或增加心血管疾病的死亡率吗?2019年全球心血管领域顶尖杂志JAMA发表的来自美国芝加哥西北大学芬伯格医学院预防医学系Zhong博士等人的研究结果可能能够给我们上述的疑问提供一些提示。 作者通过对时间跨度为1985年3月25日至2016年8月31日内的29,615名参与者的数据进行分析(平均年龄为51.6岁),其中男性13,299名(44.9%)。研究平均观察了17.5年,在此期间共发生了5400例CVD和6132例死亡。研究结果发现饮食中鸡蛋或胆固醇的摄入与CVD的发生及全因死亡率之间的关系是明显正相关的。研究表明,每天每摄入300毫克的饮食胆固醇,与CVD发生显著相关;每天每多食用半个鸡蛋与CVD的发生呈正相关,即摄入“全蛋”越多,发生CVD的风险越高;在调整减少每日饮食胆固醇的总摄入量后,摄入鸡蛋的量与CVD发生不再明显有关。研究最终结论认为饮食中胆固醇或鸡蛋的摄入量较高会促进CVD的发生,同时增加相关疾病的死亡率。根据我国中国营养学会最新《中国居民膳食指南(2016)》中推荐的数据,建议成年人每周蛋类的摄入量为280~350克为宜,换算成每日即1个全蛋,对于有蛋白质补充需要的人群可以多进食1个单位的蛋清,亦不建议每日过量食用“全蛋”。 总结来看,根据国外研究结果提示进食鸡蛋与心血管疾病发病及相关疾病的死亡具有相关性,但前提是进食的为“全蛋”,即含有蛋黄的鸡蛋,长期超量食用“全蛋”确实会显著增加心血管疾病发病及全因死亡;在每日胆固醇总摄入量被控制在一定水平的前提下,进食鸡蛋不在明显促进心血管病发生,这表明促进心血管疾病发生及促进相关疾病死亡率增长的罪魁祸首仍为进食过量的胆固醇。结合我国最新的全民膳食指南建议,建议每日可进食1个全蛋,如有蛋白质补充需要的人群可以多进食1个单位的蛋清。 参考文献 1. Victor WZ, Linda VH, Marilyn CC, et al. Associations of dietary cholesterol or egg consumption with incident cardiovascular disease and mortality. JAMA. 2019, 321(11): 1081-1095. 2. 杨月欣, 张环美. 《中国居民膳食指南(2016)》简介.营养学报. 2016, 3: 209-217.
 申鹰 副主任医师 航天中心医院 心脏医学部1147人已读
申鹰 副主任医师 航天中心医院 心脏医学部1147人已读 - 精选 【航天心科普】为什么低密度脂蛋白达标了但还是会心梗呢?
韩雅蕾 申鹰校 航天中心医院心脏医学部 平常工作中总是碰到患者这样的疑问:我按时服用他汀类药物,也按照要求把低密度脂蛋白控制的很低(
申鹰 副主任医师 航天中心医院 心脏医学部968人已读 - 精选 【航天心科普】心衰的营养管理
张梅静 高炬校 航天中心医院心脏医学部 心衰又称心力衰竭,是指心脏收缩功能下降,造成心排血量绝对或相对不足,不能满足机体代谢需要而产生的一种临床病理综合征,心衰是多种心血管疾病发展的终末阶段。流行病学调查显示,引发心衰最常见的病因主要包括冠心病、高血压、糖尿病等。临床上,心衰患者需要应用多种药物控制原发病、缓解心衰症状,但往往忽略了因为长期慢性心衰导致的营养不良、恶液质。由于心衰的各种致病机制,导致患者心脏负担加重、静息耗氧显著增加,能耗消耗也明显增多,多处于高耗能、高分解代谢状态,因此随着年龄的增长,心衰患者的体重多以每年0.1-0.3kg的速度下降。多个研究和专家共识表明,合理的饮食营养会提高药物疗效,能有效延缓心衰的发展过程,提高生活质量,促进心衰患者早日康复。 那么在心衰发生后,从膳食方面如何做到科学营养管理呢? 1、水摄入量或容量管理 心衰患者临床症状上多表现为水肿体征,包括肺淤血和外周水肿,因此容量管理或水摄入量是控制心衰的关键之一。水摄入量过多会导致心脏负荷过重,水肿症状加重,诱发心衰发作;水摄入量不足,则会导致低血压状态、肾功能损伤、电解质紊乱。因此,严重心衰患者每日液体入量严格限制在1.5-2.0l;对于心衰稳定期的患者,注意观察每天的尿量,做到出入量平衡即可。饮水时应注意:最好用有刻度的杯子饮水,记录饮水量;饮水时切记“暴饮”,要“文雅”饮水;对于其他含水量较多的食物如牛奶、豆浆、汤类等也要适量控制,避免一次性摄入过多。 2、钠盐摄入管理 心衰患者推荐的饮食多为少盐饮食。盐(氯化钠)是膳食中最重要的矿物质之一,但是高盐饮食多会引起高血压和心血管疾病。健康人每日推荐摄入钠盐约6-10g,高血压患者每日钠盐摄入量建议应少于5g。外源性钠盐摄入在一定程度上增加液体潴留,加重水肿,因此限制钠盐摄入是心衰患者营养支持的重中之重。目前国内专家共识推荐心衰患者每日钠盐摄入在3g以内最为适宜。日常生活中要做到:做饭中少放盐;尽量少食用腌制品、酱菜;可以增加其他的调味剂以增加食物的口感。 3、脂肪饮食摄入管理 心衰患者推荐低脂饮食,但前提是保证热量供给充足,因心衰本身为高代谢状态。研究证实,饱和脂肪酸的摄入与加重心衰的病理变化呈正相关。过多的脂肪摄入在促进动脉粥样硬化、促炎性因子生成、内皮细胞功能损伤方面发挥重要作用,也是心衰病情恶化的主要因素。另外,脂肪过多抑制胃酸分泌、影响消化功能。尤其是对于肥胖的心衰患者应注意脂肪的摄入量,每日控制在40-60g。 4、蛋白质或氨基酸摄入管理 一般情况下,推荐蛋白质摄入量每日1g/kg,但是心衰严重时,共识推荐应减少蛋白供给,避免加重心肌耗氧量,约0.8g/kg。临床中慢性心衰患者常合并低蛋白血症,发病率约25%,多与食欲减退、吸收功能下降有关。研究证实,在最佳常规治疗下,对低蛋白血症患者实施有针对性的营养干预和管理,对充血性心力衰竭患者有利。因此,此时有效的优质蛋白补充可加强心衰的营养支持治疗,改善心衰临床结局。 5、维生素及微量元素摄入管理 对于心功能不全患者应当合理、充足地补充维生素和微量元素。维生素和微量元素多见于各种鲜嫩蔬菜、绿叶菜、水果类、谷物类食物。有些维生素(如B族维生素、维生素C、D、E)可以提供抗氧化和清除自由基的作用,发挥抗心衰作用。欧洲一项研究证实,给予心衰患者服用微量元素和维生素复合剂,发现患者的心功能和生活质量评分均有明显改善。 结语: 对于心衰患者的管理,关注合理饮食,对心衰的营养治疗和康复治疗意义重大,在一定程度上可降低心衰再住院率和死亡率。 参考文献 1、Witte KK,Nikitin NP,Parker AC,et al.The effect of micronutrient supplementation on quality-of-life ventricular function iin elderly patients with chronic heart failure[J].Eur Heart J,2005,26(21):2238-2244. 2、许静涌,李喆,韦军民.心功能不全患者的临床营养支持[J].中华临床营养杂志,2011,(4)19:2.
 申鹰 副主任医师 航天中心医院 心脏医学部1877人已读
申鹰 副主任医师 航天中心医院 心脏医学部1877人已读





